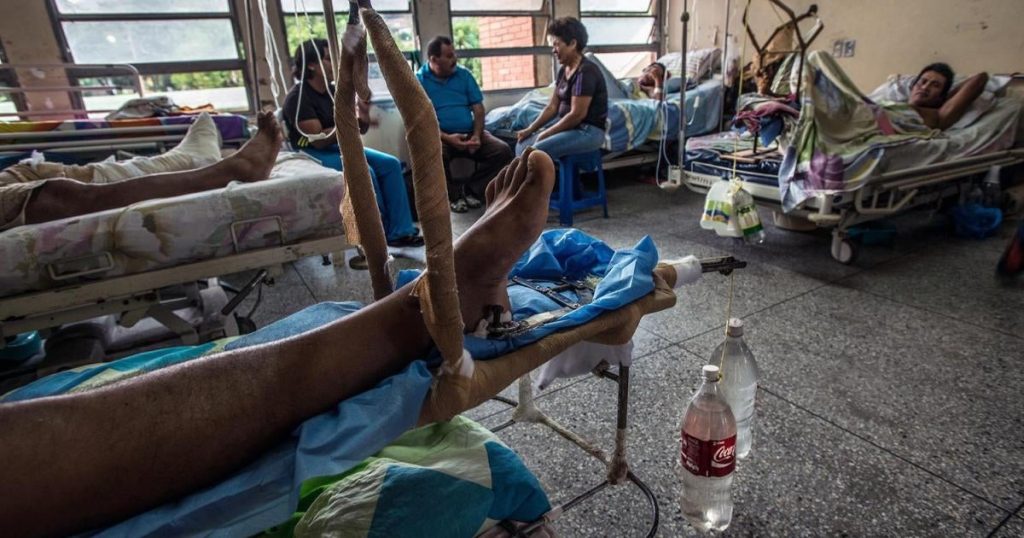
El recuerdo de los momentos más críticos de la pandemia de Covid-19 trae consigo imágenes dolorosas, incluyendo la de millones de personas en países de bajos recursos luchando por cada bocanada de aire, incluso en entornos hospitalarios. La causa principal: una **escasez de oxígeno** médico que afectó a gran parte del mundo, dejando a muchos sin el soporte vital necesario.
Según la investigación publicada por *The New York Times*, cada año, más de 370 millones de personas a nivel mundial requieren oxígeno como parte fundamental de su atención médica. Sin embargo, menos de un tercio recibe este tratamiento vital, poniendo en grave peligro la salud y la vida de aquellos que quedan excluidos. El acceso a oxígeno médico seguro y asequible se encuentra especialmente limitado en naciones de ingresos bajos y medios.
La “urgencia de esta necesidad” fue resaltada por el Dr. Hamish Graham, pediatra y autor principal del informe, quien advirtió sobre la inminencia de futuras epidemias y una probable pandemia similar a la de Covid en los próximos 15 a 20 años. Esta previsión subraya la importancia crítica de abordar la problemática del acceso al oxígeno médico de manera proactiva y global. Es importante destacar que la neumonía, una enfermedad tratable con oxígeno, sigue siendo una de las principales causas de mortalidad infantil en el mundo, cobrando la vida de cientos de miles de niños cada año, principalmente en países en vías de desarrollo. Este dato contextual refuerza la importancia de la accesibilidad al oxígeno.
La publicación del informe en *The Lancet Global Health* se produce poco después de que la administración Trump decidiera suspender programas de ayuda exterior, incluyendo algunos que podrían haber mejorado el acceso al oxígeno. Esta decisión política, sumada a las tensiones geopolíticas globales y la creciente competencia por los recursos sanitarios, plantea desafíos adicionales para asegurar el suministro de oxígeno en las regiones más vulnerables. Además, la pandemia dejó al descubierto la fragilidad de las cadenas de suministro globales, lo que dificultó aún más la distribución de equipos y suministros médicos esenciales, incluido el oxígeno, a los países que más lo necesitaban.
Abordar esta deficiencia requeriría una inversión estimada de “$6.8 mil millones”, según el informe. Carina King, epidemióloga de enfermedades infecciosas en el Instituto Karolinska y también autora principal, reconoció que el clima actual presenta desafíos significativos para movilizar estos fondos. No obstante, instó a los gobiernos y organizaciones financieras a priorizar el oxígeno médico debido a su papel fundamental en una amplia gama de áreas de la atención sanitaria, desde el tratamiento de infecciones respiratorias y sepsis hasta intervenciones quirúrgicas y el manejo de enfermedades pulmonares crónicas. En este sentido, el oxígeno es esencial no solo para emergencias, sino también para el manejo de enfermedades crónicas y condiciones médicas que requieren cuidados a largo plazo.
El oxígeno médico, empleado durante más de un siglo, fue incorporado a la Lista de Medicamentos Esenciales de la Organización Mundial de la Salud (OMS) recién en 2017. En los inicios de la pandemia de Covid-19, la coalición Every Breath Counts, compuesta por más de 50 organizaciones, impulsó el incremento del acceso al oxígeno médico. Para finales de 2022, un grupo de trabajo de emergencia había movilizado más de “$1 mil millones” en equipos y suministros de oxígeno médico a más de 100 países. Este esfuerzo coordinado demostró la capacidad de la comunidad internacional para responder rápidamente ante una crisis sanitaria global, aunque aún queda mucho por hacer para garantizar la sostenibilidad y equidad en el acceso al oxígeno a largo plazo.
Nigeria se destaca como un ejemplo de país que ha invertido considerablemente en mejorar el acceso al oxígeno, incluso antes de la pandemia de Covid-19. El país ha instalado alrededor de 20 plantas de generación de oxígeno in situ rentables para hospitales, y está explorando plantas de oxígeno líquido que puedan abastecer grandes áreas urbanas, según el Dr. Muhammad Ali Pate, ministro de salud y bienestar social del país. Sin embargo, el ministro reconoció que muchos hospitales carecen de sistemas que puedan suministrar oxígeno de manera confiable, un problema de diseño e infraestructura que debe abordarse. Este desafío no es exclusivo de Nigeria; muchos países en vías de desarrollo enfrentan problemas similares en la modernización de sus sistemas de salud y la adaptación a las nuevas tecnologías.
Asegurar un suministro confiable es solo una parte del desafío. La modificación de los sistemas hospitalarios para suministrar oxígeno puede plantear problemas de ingeniería y mercado, y la entrega de oxígeno requiere infraestructura para transportar tanques pesados de oxígeno a largas distancias. Incluso una vez que el suministro de oxígeno está garantizado, el equipo para administrar el oxígeno directamente a los pacientes debe mantenerse y limpiarse rutinariamente, y las piezas de repuesto pueden tardar meses en llegar. Además, es crucial capacitar a los trabajadores de la salud para que utilicen el equipo de manera efectiva. La Dra. King enfatizó la necesidad de invertir en la sostenibilidad de los equipos, más allá de la simple adquisición inicial. La capacitación del personal sanitario y el mantenimiento adecuado de la infraestructura son factores clave para garantizar el acceso continuo al oxígeno.
Los centros de salud también requieren pulsioxímetros para controlar los niveles de oxígeno en sangre durante el tratamiento. Sin embargo, en países de ingresos bajos y medios, la pulsioximetría se utiliza en menos de 1 de cada 5 pacientes en hospitales generales, y casi nunca se utiliza en centros de atención primaria, según el informe. Esta disparidad en el acceso a la tecnología de monitoreo agrava aún más la situación de los pacientes con dificultades respiratorias. La disponibilidad de equipos básicos, como los pulsioxímetros, y la capacitación del personal en su uso son fundamentales para mejorar la calidad de la atención y reducir la mortalidad.
El panel incluyó testimonios desgarradores de pacientes, familias y trabajadores de la salud que han luchado contra la escasez de oxígeno. En Sierra Leona, antes de la pandemia de Covid-19, solo un hospital público en todo el país tenía una planta de oxígeno en funcionamiento, lo que resultó en miles de muertes evitables. En Pakistán, un hombre con una enfermedad pulmonar crónica dijo que se quedaba en casa y evitaba las escaleras para evitar que sus pulmones se rompieran bajo la tensión. Tuvo que pedir dinero prestado a amigos y familiares para pagar los $18,000 del costo del tratamiento en casa. En Etiopía, un médico se vio obligado a quitarle el oxígeno a un paciente para tratar a otro que estaba más gravemente enfermo. “Fue muy desgarrador tratar de decidir quién vive y quién muere”, dijo. Estas historias personales ilustran la dura realidad que enfrentan muchas personas en todo el mundo debido a la falta de acceso al oxígeno y resaltan la necesidad urgente de abordar esta crisis sanitaria global.